In-Vitro-Befruchtung Spanien

Aus welchen Phasen setzt sich dieser Prozess zusammen?
Eine In-vitro-Befruchtung (IVB) besteht aus 3 Hauptphasen:

In-Vitro-Befruchtung und Embryokultur
Wie wird die Behandlung durchgeführt?
Hier erfahren Sie alles, was Sie wissen müssen.
Allgemeine Informationen
- Undurchlässige Eileiter
- Maskuliner Faktor, der nicht durch künstliche Insemination gelöst werden kann
- Niedrige Eizellreserve
- Genetische Erkrankungen, die eine Präimplantationsdiagnostik erfordern
- Alter von 38 Jahren oder darüber
- Vorangegangene erfolglose Inseminationen
- Sterilität seit langer Zeit
- Hormonanalyse zur Bestimmung der Eizellreserve. Das Anti-Müller-Hormon (AMH) kann zu jedem Zeitpunkt des Zyklus bestimmt werden, FSH und Estradiol am dritten Tag des Zyklus.
- Spermiogramm zur Beurteilung der Samenqualität. Ist die Spermienqualität niedrig, sollten weitere andrologische Untersuchungen erfolgen.
- Vaginaler Ultraschall, um eine Pathologie des Uterus und der Eierstöcke auszuschließen Mit dem Ultraschall wird auch die Eizellreserve durch Zählung der Antralfollikel bestimmt.
- Karyotyp, um genetische Anomalien auszuschließen, die sich auf den Embryo auswirken könnten.
- Blutuntersuchungen zum Ausschluss von übertragbaren Infektionskrankheiten
Idealerweise wartet man, bis die Eierstöcke wieder in ihren normalen Zustand zurückgekehrt sind, bevor mit einer weiteren Stimulation für eine In-vitro-Befruchtung begonnen wird. Es wird empfohlen, zwei Zyklen abzuwarten, bevor die Behandlung fortgesetzt wird.
Es gibt kein Limit für In-vitro-Befruchtungen (IVB), dennoch sind es normalerweise nicht mehr als drei. Es ist sinnvoll, den gesamten Prozess nach jedem Zyklus, der keine Schwangerschaft zur Folge hatte, neu zu beurteilen, um eventuell zusätzliche Tests zu veranlassen.
Die größten Risiken einer In-vitro-Befruchtung (IVB) liegen in der:
Eierstockstimulation:
Durch die Eierstockstimulation kann es zu einem Hyperstimulationssyndrom kommen, wenn die Eierstöcke übermäßig auf die die Medikamente reagieren. Dieses Risiko ist jedoch sehr gering, da stets individuelle Protokolle erstellt und befolgt werden.Follikelpunktion:
Es können Blutungen auftreten, die in der Regel selbstlimitierend sind. In Ausnahmefällen kann ein Eingriff notwendig sein, um diese zu stoppen.Mehrlingsschwangerschaft
Der Transfer eines einzelnen Embryos hilft, die Anzahl an Mehrlingsschwangerschaften signifikant zu reduzieren.Eierstockstimulation und gynäkologische Kontrollen
In bestimmten Fällen, z. B. bei Frauen mit einer niedrigen Eizellenreserve oder bei Frauen, bei denen die Anzahl an Oozyten in kurzer Zeit maximiert werden muss, kann die DuoStim-Technik angewendet werden. Diese Technik besteht darin, dass man zwei ovarielle Stimulationen hintereinander im gleichen Menstruationszyklus durchführt: Die erste während der follikulären Phase (am Anfang des Zyklus) und die zweite in der Lutealphase (nach der Ovulation). Auf diese Weise kann man Eizellen aus zwei verschiedenen Momenten des gleichen Zyklus erhalten und so die Gesamtzahl der gewonnenen Oozyten optimieren, ohne auf den nächsten Menstruationszyklus warten zu müssen.

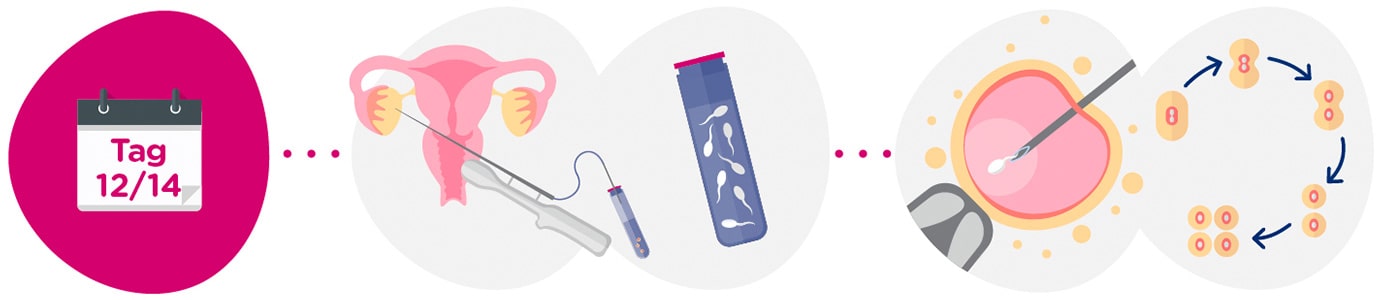
Gewinnung von Eizellen und Sperma, Befruchtung
Der Samen für eine In-vitro-Befruchtung kann sowohl vom Partner als auch von einem Spender stammen.
Soll Spendersamen verwendet werden, so wird dieser, gemäß den gesetzlichen Anforderungen, nach maximaler phänotypischer Übereinstimmung mit den Patienten ausgesucht.
In der Regel wird das Sperma mittels Masturbation am Tag der Eizellentnahme gewonnen. Bei Bedarf kann auch eine zuvor eingefrorene Samenprobe aufgetaut werden.
Eine weitere Möglichkeit, ist die Gewinnung von Spermien durch eine testikuläre Spermienaspiration (TESA) oder testikuläre Spermienextraktion (TESE). Beide Techniken werden dann angewandt, wenn sich keine Spermien im Ejakulat befinden.
Spendersamen wird stets im gefrorenen Zustand verwendet.
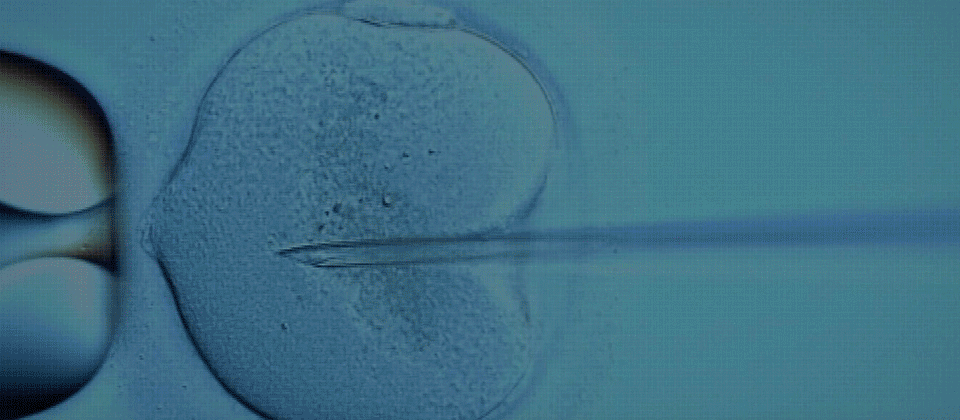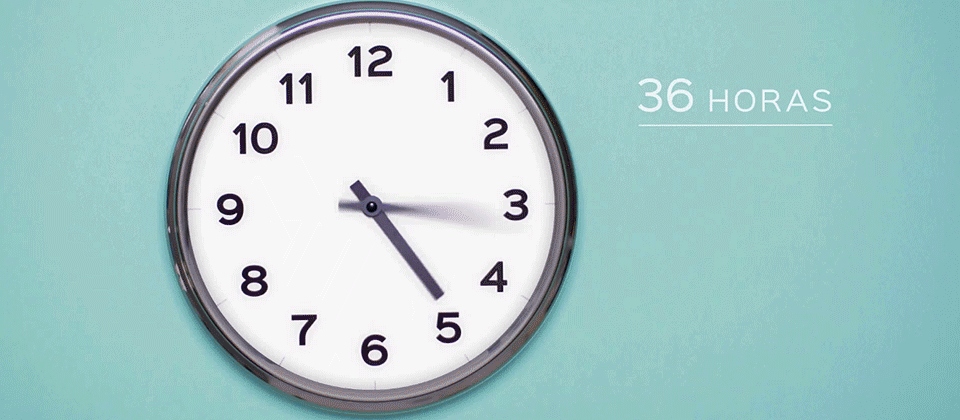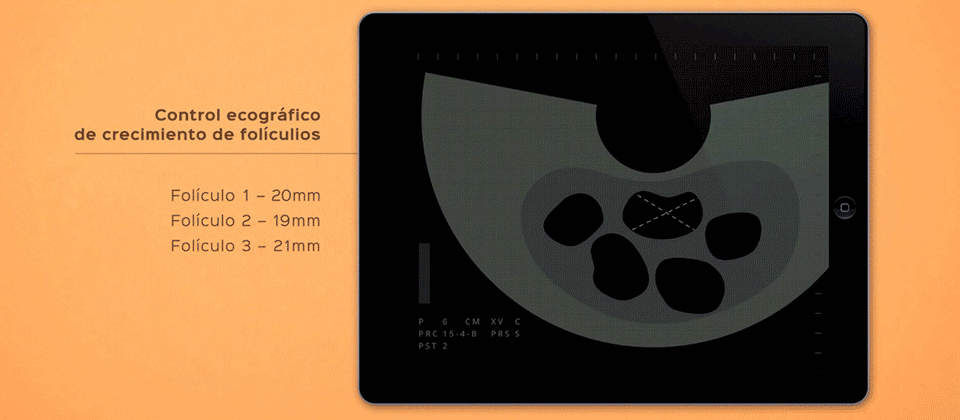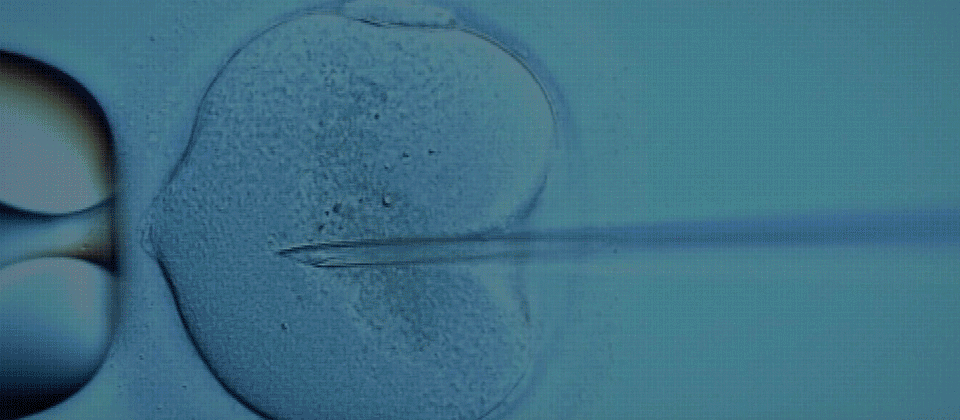
Die Befruchtung findet nach der Eizellentnahme im Labor statt. Die Labortechniken zur Insemination der Eizellen sind konventionelle IVB, intrazytoplasmatische Spermieninjektion (ICSI) oder intrazytoplasmatische morphologisch selektierte Spermieninjektion (IMSI).
Die ICSI ist derzeit die In-vitro-Befruchtungstechnik der Wahl, insbesondere wenn es bereits erfolglose Befruchtungsversuche gegeben hat oder eine unzureichende Spermienqualität vorliegt.
Die IMSI wird bei hochgradiger eratozoospermie oder erhöhter DNA-Fragmentierung der Spermien empfohlen.
In allen anderen Fällen, sofern es eine ausreichende Anzahl an reifen Eizellen gibt, kann auch eine konventionelle IVB in Betracht gezogen werden.
18-21 Stunden nach der Insemination der Eizellen wird ihre korrekte Befruchtung überprüft. Die Embryonen werden in eigenen Inkubatoren aufbewahrt, die ideale Bedingungen für ihr Wachstum bieten. Es kann sich um herkömmliche Inkubatoren oder Inkubatoren mit ununterbrochener Videoüberwachung handeln.
Die Entwicklung eines jeden einzelnen Embryos wird täglich bis zum fünften Tag analysiert, an dem der Transfer in die Gebärmutter der Patientin stattfindet. Die lange Kultur über fünf Tage hilft uns, jene Embryonen (Blastozysten) auszuwählen, die die höchste Implantationskapazität aufweisen und somit die Schwangerschaftschancen erhöhen.
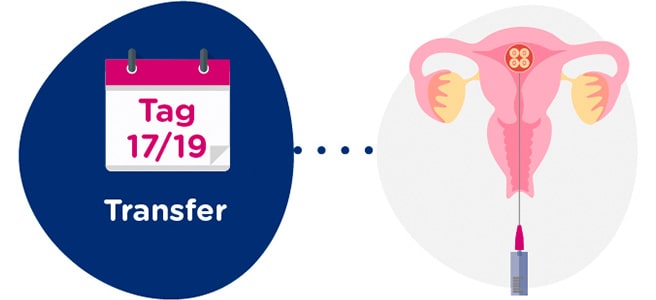
Embryonentransfer
Bleiben nach dem Transfer noch Embryonen von guter Qualität übrig, werden diese eingefroren.
Für den Transfer von eingefrorenen Embryonen wird lediglich ein gut entwickeltes Endometrium benötigt. Dafür wird eine orale oder transdermale (über die Haut) Hormontherapie durchgeführt, die mit dem ersten Zyklustag beginnt. Ein paar Tage später wird die korrekte Entwicklung des Endometriums überprüft und der Transfertermin wird festgelegt.
Die Embryonen werden am Tag des Embryonentransfers aufgetaut. Sind sie von guter Qualität und zudem noch Blastozysten, liegt ihre Überlebenschance bei über 90 %.
Die Embryonen können so lange eingefroren bleiben, bis über ihre weitere Verwendung – unter Einhaltung der gesetzlichen Bestimmungen – entschieden wird. Die Gefrierzeit hat keinen Einfluss auf die Resultate.

Positive Ergebnisse
Die In-vitro-Befruchtung (IVB) ist eine der besten verfügbaren Kinderwunschbehandlungen. Ihre Erfolgsrate hängt in erster Linie vom Alter der Frau ab: bis zum 39. Lebensjahr liegt sie bei 50 %, danach nimmt sie kontinuierlich ab.
Frauen <35 Jahre
Zwischen 35 - 38 Jahren
Zwischen 39 - 42 Jahren
Frauen> 42 Jahre
Umfasst die Behandlung durch In-Vitro-Fertilisation
Die Fruchtbarkeitsbehandlung durch In-Vitro-Fertilisation umfasst:
- Ärztliche Untersuchungen
- Follikelpunktion
- Transfer
- Zyklusmonitoring mittels Ultraschall
- ICSI
- B-HCG
- Zyklusmonitoring mittels Hormonstatus
- Embryokultur